当センターは静岡県東部地区で数少ない不整脈専門施設の1つで、種々の不整脈の適切な診療を通じて、地域の患者様の不整脈に対する不安の軽減、症状の改善、突然死予防を目的としています。
当院は心臓血管専門病院として長い歴史があり、心臓血管手術部門・血管カテーテル治療部門・不整脈部門からなり、各部門が豊富な経験、優秀な治療成績を保っています。不整脈の患者様は一般的にご高齢の方が多く、高血圧・冠動脈疾患・弁膜症などのリスクをお持ちの場合があり、不整脈の治療だけでなく潜在的心疾患の精査が重要です。当院は不整脈治療のみならず、血管治療、外科治療、看護チームが一体となり患者様治療に対応します。
また、薬剤師・看護師・臨床工学士・放射線技師・臨床検査技師・事務部門が患者情報の共有化に努めており、特にカテーテル治療等の入院治療に際しては、事前カンファレンスを通じて患者様の治療が安全に行われるようにしています。
当院の不整脈診断・治療用の診療機器は、現在の日本で使用可能な最先端の機器を使用しています。 地域の先生方からのご紹介を頂いた患者様が多いことから、治療はかかりつけの先生方との連携を重視し、連携室が中心となり診療情報の共有化を行っています。また紹介状のない患者様は、電話での診療相談・予約等の御希望に対応しています。
不整脈センターの診療内容
心房細動など頻脈性不整脈に対するカテーテルアブレーション、洞不全症候群や房室ブロックなど徐脈性不整脈に対するペースメーカ治療、心不全に対する刺激伝導系ペーシング・両室ペーシング、心室細動など致死性不整脈に対する植込み型除細動器治療を行っています。その他、失神・潜因性脳梗塞に対する植込み型心電計検査、経食道エコー検査による左房内血栓チェック、遺伝性不整脈に対する遺伝子検査などを行い、不整脈疾患に対して十分な体制をとっています。
目次
カテーテルアブレーション治療
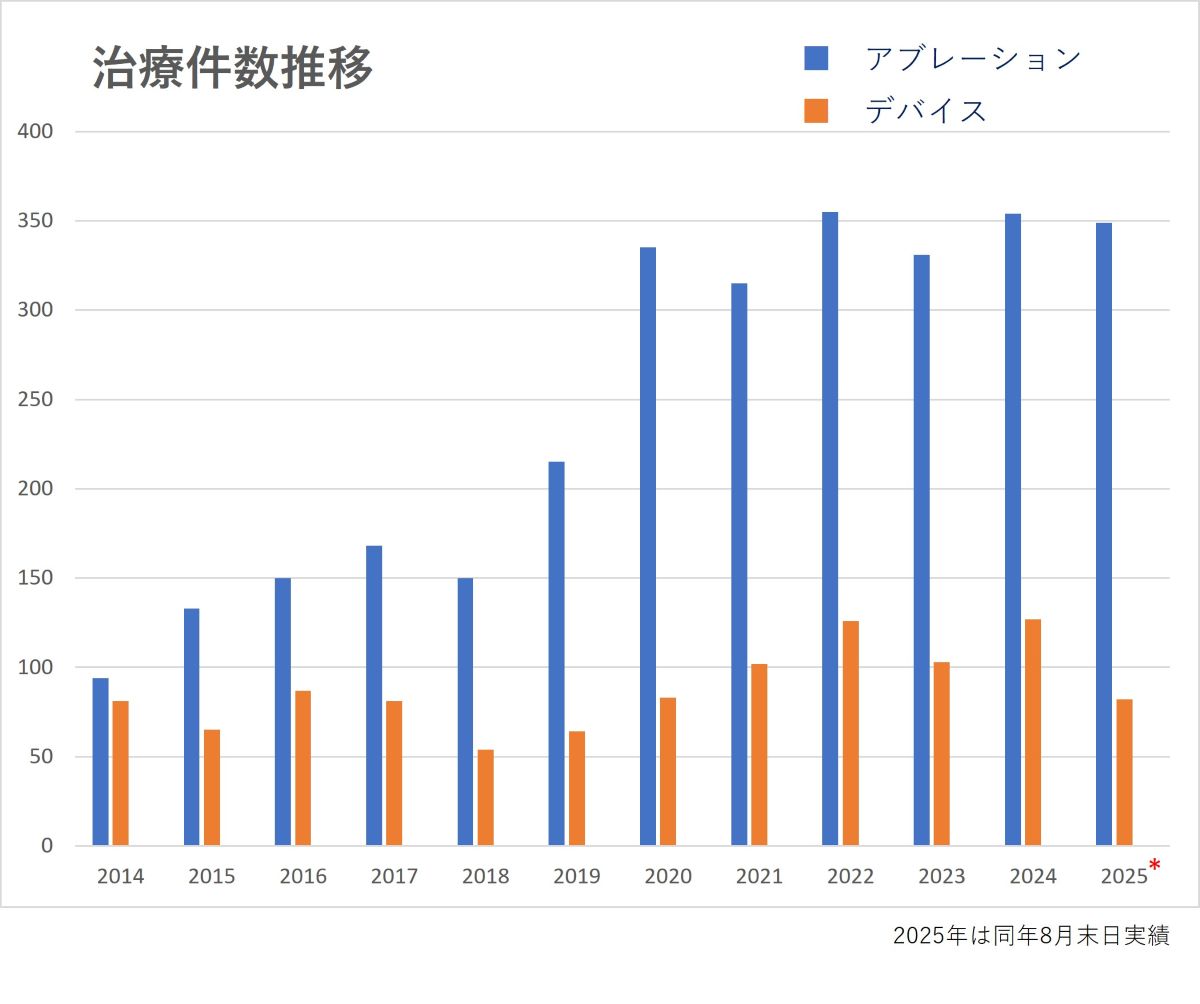
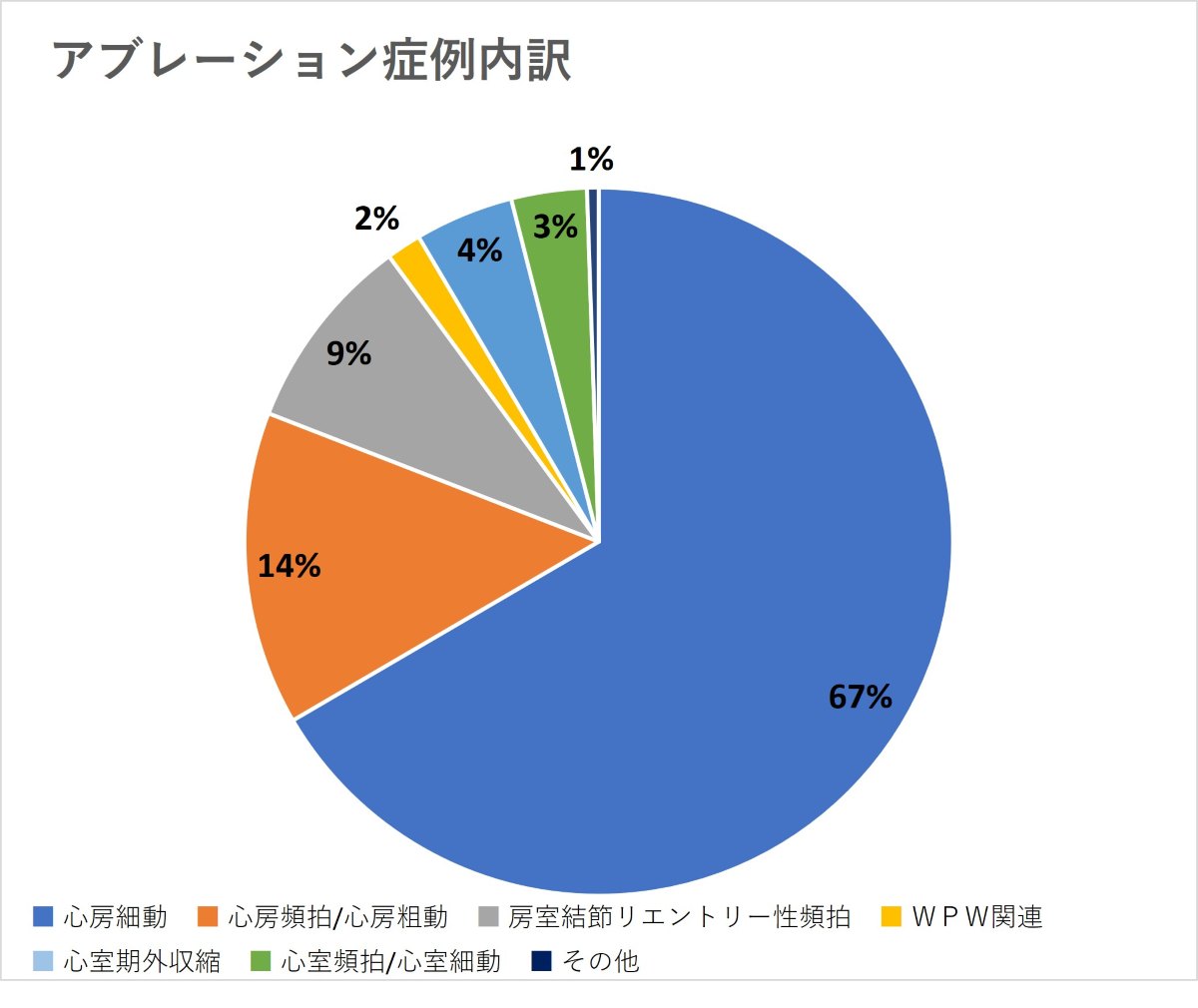
心房細動、発作性上室性頻拍、外科術後の心房頻拍、特発性心室期外収縮、特発性心室頻拍、心筋梗塞や心筋症に伴う心室性不整脈など、頻脈性不整脈が主な対象です(アブレーション治療は2024年は年間に約350例です)。年間症例数の推移グラフ 2024年度アブレーション内容を図に示します。症例内訳では、心房細動の内訳が65%で最も多いのですが、外科手術後の心房頻拍・粗動や重症心室性不整脈など難治性不整脈の例が多いことが特徴です
心房細動について
当院では、心房細動について心配がある方の相談を受け付けています。なんでも御相談下さい。
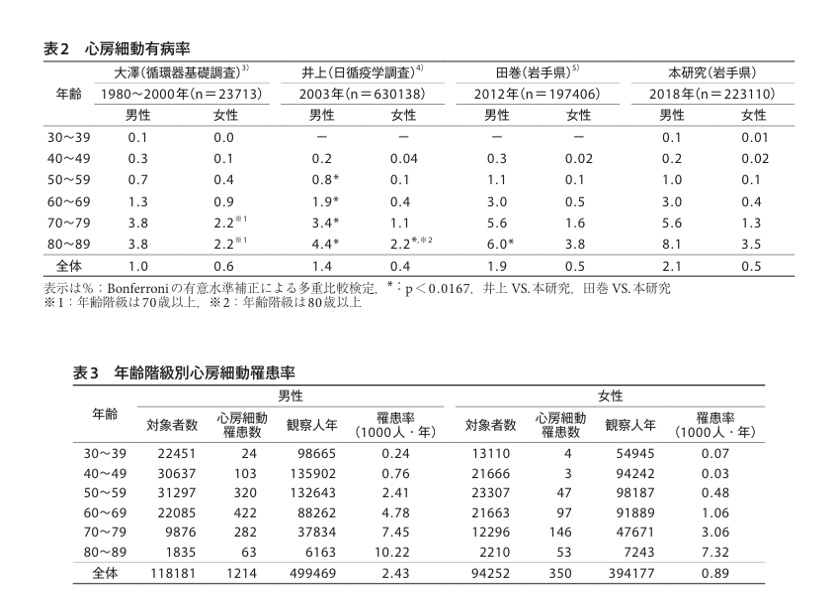
心房細動は加齢とともに有病率が増加する疾患で、男性は主に50歳以降に発症し女性は60歳以降に徐々に発症し、特に70歳以降に多くなります
「小坂加、他. 人間ドッグ36:539-554. 2021 より引用」
心房細動は、心不全・脳梗塞・認知症との関連があり、早期に発見して適切な治療が必要です。心房細動は、進行すると胸部不快・息切れ・呼吸困難等の症状が出現しますが、初期は動悸や胸の不快感など軽い症状で、全く症状がない方もおられます。そのため、医療機関に受診するタイミングが遅れ、診断がついた時には病状が進行していることがあります。
心房細動の診断には心電図記録計を用いて、心房細動の心電図波形を確認することが必要です。心電図記録計には、通常心電図、数日間連続記録する長時間心電図、必要な時だけ心電図を記録する携帯型心電計および腕時計型心電計等があります。健診などでたまたま記録した心電図では異常が出ていないことがありますので、定期的なチェックをお勧めします。
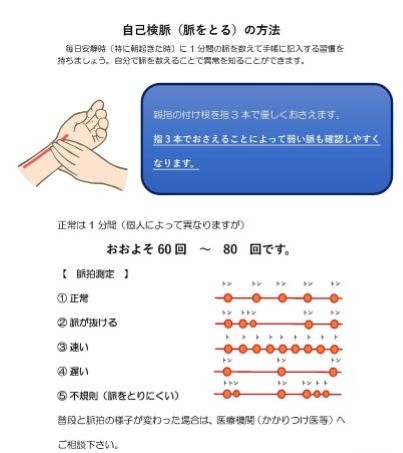
心房細動早期発見に簡便で有効な方法は自己検脈です。いつでも自身で行うことができます。正常では心臓の拍動と脈拍は一致しており、脈の乱れは不整脈を意味します。毎日定期的に計測しましょう。不整脈検知機能のついた血圧計、携帯型脈拍検知器の使用も有効です。
心房細動の治療について
心房細動と診断された際には精密検査が必要で、専門医に相談されることをお勧めします。
心房細動の主な治療は 1)適切な生活管理 2)抗凝固薬による脳梗塞予防 3)カテーテルアブレーションとなります。
当院では患者様の病状およびご希望に添って適切に治療を行っています。
1)適切な生活管理
心房細動発症に関連する因子として、① 過剰な飲酒 (2合≧日) ② 肥満 (BMI > 25kg/m2 ) ③ 喫煙 (喫煙率>500) ④ 高血圧 (降圧剤内服中または140/90以上) ⑤ 尿蛋白陽性 ⑥ 肝機能異常 ⑦ 脳梗塞既往 ⑧ 睡眠時無呼吸症の方 (夜間のあえぎ呼吸、いびきがひどい等) 以上が挙げられています。その他に ⑧ 糖尿病 ⑨ 高尿酸血症 ⑩ 過度の持久運動(マラソン・トライアスロン等)も心房細動発症との関連が疑われています。これらの要因に注意および加療することにより、長期的に心房細動の病状悪化を防ぎます。また低栄養(BMI≦18.5/m2)の方は、血栓症発症および抗凝固療法中の出血リスクが高まるとされており、栄養管理が重要です。当院では専門栄養士が指導します。
2020年改訂版 不整脈薬物治療ガイドライン
2024年 JCS/JHRS ガイドラインフォーカスアップデート版 不整脈治療
Arafa A, Kokubo Y et al. CiRC J 89:819~825, 2025
2)抗凝固薬による脳梗塞予防
心房細動では左心房に血栓が生じ、心原性脳梗塞を生ずる恐れがあります。心房細動と診断されたが、特に ① 持続性心房細動 ②75歳以上 ③ 脳梗塞の既往 ④ 低栄養 ⑤ 高血圧 がある方は脳梗塞を生じやすいと考えられています。さらに ⑥ 糖尿病 ⑦ 心不全 などの要因も心原性脳梗塞との関連が示されています。心原性脳梗塞の予防には、直接阻害型経口抗凝固薬(DOAC)またはワーファリンが用いられます。非弁膜性心房細動で腎機能障害が中等度までの患者様では、内服効果が安定していて、食事や他の薬剤との相互作用が少ない、頭蓋内出血がワーファリンに比較して少ない等の理由からDOAC内服が推奨されます。人工弁術後の患者様・リウマチ性僧帽弁狭窄の患者様ではワーファリン内服が推奨されます。抗血小板薬は心原性脳梗塞の予防には勧められません。
2020年改訂版 不整脈薬物治療ガイドライン
2024年 JCS/JHRS ガイドラインフォーカスアップデート版 不整脈治療
睡眠時無呼吸症候群(SAS)スクリーニング外来について
次のような症状がある人は、睡眠時無呼吸症候群の可能性があります。
① 夜、何度もトイレに起きる
②高血圧
③日中によく眠くなる
④いびきが大きい
⑤肥満など
SASスクリーニング外来はこちらをご覧ください。
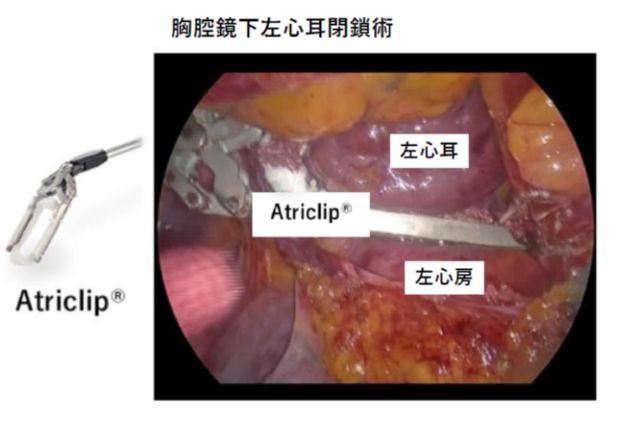
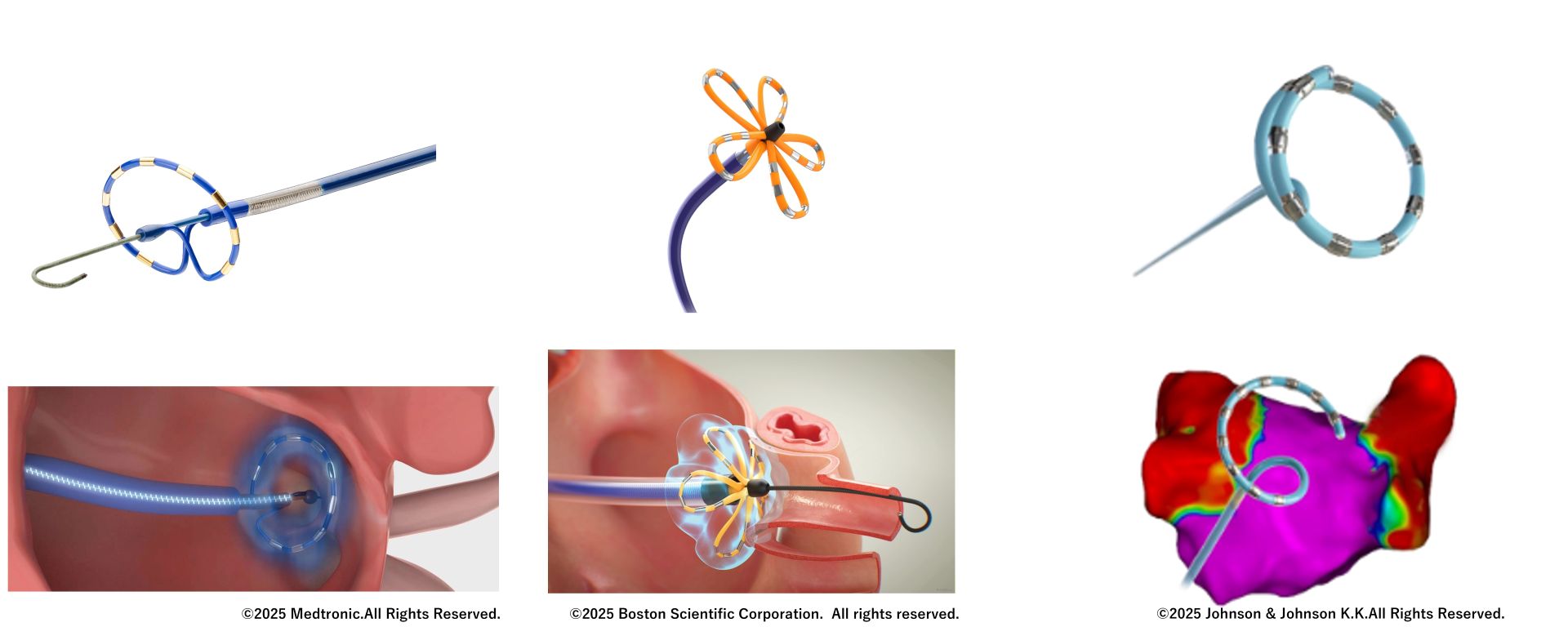
胸腔鏡下左心耳閉鎖術について
ご高齢で(75歳以上、特に85歳以上)、抗凝固薬継続内服が必要だが、消化管出血等があり、抗凝固薬継続に懸念のある患者様は左心耳閉鎖術の適応が検討されます。当院では胸腔鏡下左心耳閉鎖術を行っており、術後抗凝固薬の減量・中止を検討いたしますので御相談下さい。
3)カテーテルアブレーション
当院では、心房細動アブレーションは原則全例で全身麻酔下に行っており、患者様の苦痛軽減に努めています。カテーテルは原則右大腿静脈および内頚静脈から心臓に進めます。治療後は全てのカテーテルを抜去します。数時間の安静後に立位・歩行が可能です。術後の検査結果で安全を確認し退院となります。病状により心臓リハビリテーション・栄養指導を行い、術後の生活に不安のないように対応しています。
心房細動のアブレーションシステムは、近年パルスフィールドアブレーションが主体です。同システムは特殊な形状のカテーテル電極を心房細動の主要な発生部位である左房肺静脈間に留置し、同カテーテルから非常に短時間に集中して高圧電流を発生させ、同部位の細胞死を生ずる方法です。特徴は心臓周囲臓器への障害が少ないことと治療時間が短いことが挙げられます。高周波アブレーションは局所心筋を高周波による熱エネルギーで焼灼し不整脈発生部位の心筋壊死を生ずる方法です。冷凍凝固アブレーションは局所心筋を-60度まで冷凍し、不整脈発生部位の心筋壊死を生ずる方法です。これらの方法は適切に使用することで、その安全性は確立しています。
左房後壁食道近辺に対して高周波または冷凍法による心房細動アブレーション治療を受けられた方へ(生活上の注意点)
頻度は少ないが、左房後壁食道近辺に対して高周波または冷却凝固アブレーションを受けた患者様は、カテ後、消化器症状の発生に注意が必要です。
心房細動以外のカテーテルアブレーションについて
1.発作性上室頻拍
特に誘引なしに突然頻脈発作が生ずる疾患です。通常は自然停止しますが、なかなか停止せず病院に救急受診を要することもあります。発症年齢は、若年からご高齢の方までさまざまです。房室結節に不整脈回路をもつ房室結節リエントリー性頻拍、異常副伝導路が不整脈回路となっているWPW症候群、心房筋に異常伝導路をもつ心房頻拍が主な原因です。患者様の病状により薬剤でのコントロールも可能ですが、多くの患者様はカテーテルアブレーション治療で根治が可能です。
2.特発性心室期外収縮
心筋梗塞既往や心筋症などの基礎疾患がなく、健康診断で発見されるなどの心室期外収縮で、動悸・胸部不快などの症状がある、多発して心機能に影響するなどの方、症状はないが根治を強く希望される方にはカテーテルアブレーション治療を検討します。
3.特発性心室頻拍
心筋梗塞既往や心筋症などの基礎疾患がないが、心室から発作的に頻拍が起こる疾患です。 カテーテルアブレーション治療による根治を検討します。
4.心筋梗塞や心筋症に伴う心室性不整脈
心筋梗塞や心筋症に伴う心室性不整脈は発生機序が複雑で難治性不整脈に属します。基礎疾患の程度と心機能の評価が重要です。適応によりカテーテルアブレーション治療、デバイス治療を検討します。
植込み型心臓電気デバイス治療
心臓ペーシングデバイスには徐脈(洞不全症候群、房室ブロック、徐脈性心房細動など)に対するペースメーカー、心室性不整脈(心室細動、心室頻拍;放置すると生命にかかわる重篤な早い不整脈)に対する植込み型除細動器、重症心不全に対する両心室ペーシング(心室再同期療法)があります。
1.ペースメーカ治療
洞不全症候群、房室ブロックなどにより心拍数が少なくなり、息切れ、めまい、意識消失などの症状がある場合にペースメーカー植え込みを行います。リードの有無により2種類のタイプがあります。
患者様の年齢・心機能等の病状に応じ、術後のQOLを検討して左脚周囲ペーシングおよび両室ペーシング等の刺激伝導系ペーシング、リードレスペーシングなど最適のペーシング様式を検討します。症例数:ペースメーカーおよび除細動器治療は約120例の治療を行っています。
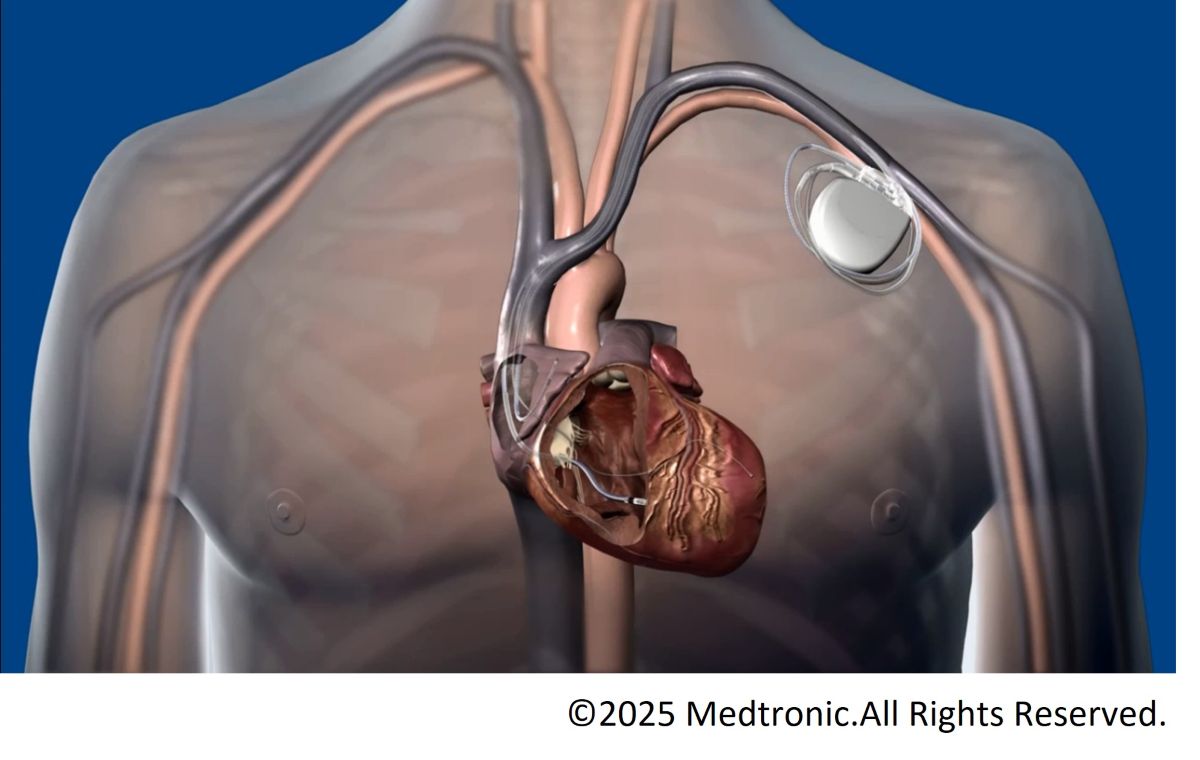
① 経静脈ペースメーカー
左(右)前胸部の皮膚を3-4cmほど切開して本体を挿入します。鎖骨付近の静脈からリードと呼ばれる電線を心臓の中に留置します。
当院では刺激伝導系ペーシング(CSP)を積極的に行っています。
*刺激伝導系ペーシング(CSP)とは:
従来の右室ペーシングは心室の非同期的な収縮となるため、経時的に心機能が低下するペーシング誘発性心筋症を12-20%ほどの確率で生じることが報告されています。
刺激伝導系ペーシングは刺激伝導系を直接/間接的にペーシングできるようにリードを留置する方法で、右脚と左脚がほぼ同時にペーシングされるためQRS幅は洞調律時のように短縮し、生理的な心室収縮が得られます。脈拍数を維持するだけでなく心機能の温存、改善が期待されます。
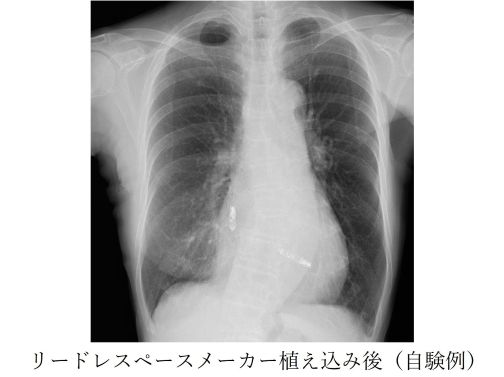
② リードレスペースメーカー
リードレスペースメーカーはリードがなく電池本体のみで心拍数を感知しペーシングを行います。足の付け根(大腿静脈)からカテーテルを用いて植込みます。局所麻酔(もしくは全身麻酔)で行い、所要時間は1時間ほどです。早期から離床でき退院後も身体制限がほとんどありません。体外からはペースメーカーは全く分からず、リード断線や感染症の危険性が少なく、ご高齢の方、透析の方、ペーシング頻度が少ない方に行います。
2. 植込み型除細動器(ICD)
重症心不全、心筋梗塞後、ブルガダ症候群、心筋症などの疾患があり、突然死をきたすおそれのある重篤な頻脈性不整脈(心室頻拍および心室細動)がある、もしくは生じる可能性の高い場合に植込み型除細動器治療を行います。
ICDにはペースメーカーと同じ方法で挿入する経静脈型とすべてのシステムを心血管外に留置する皮下植え込み型(S-ICD)があります。
- ペースメーカ、ICDをご使用の方へ 生活上の注意点(外部リンク:一般社団法人 日本不整脈デバイス工業会)
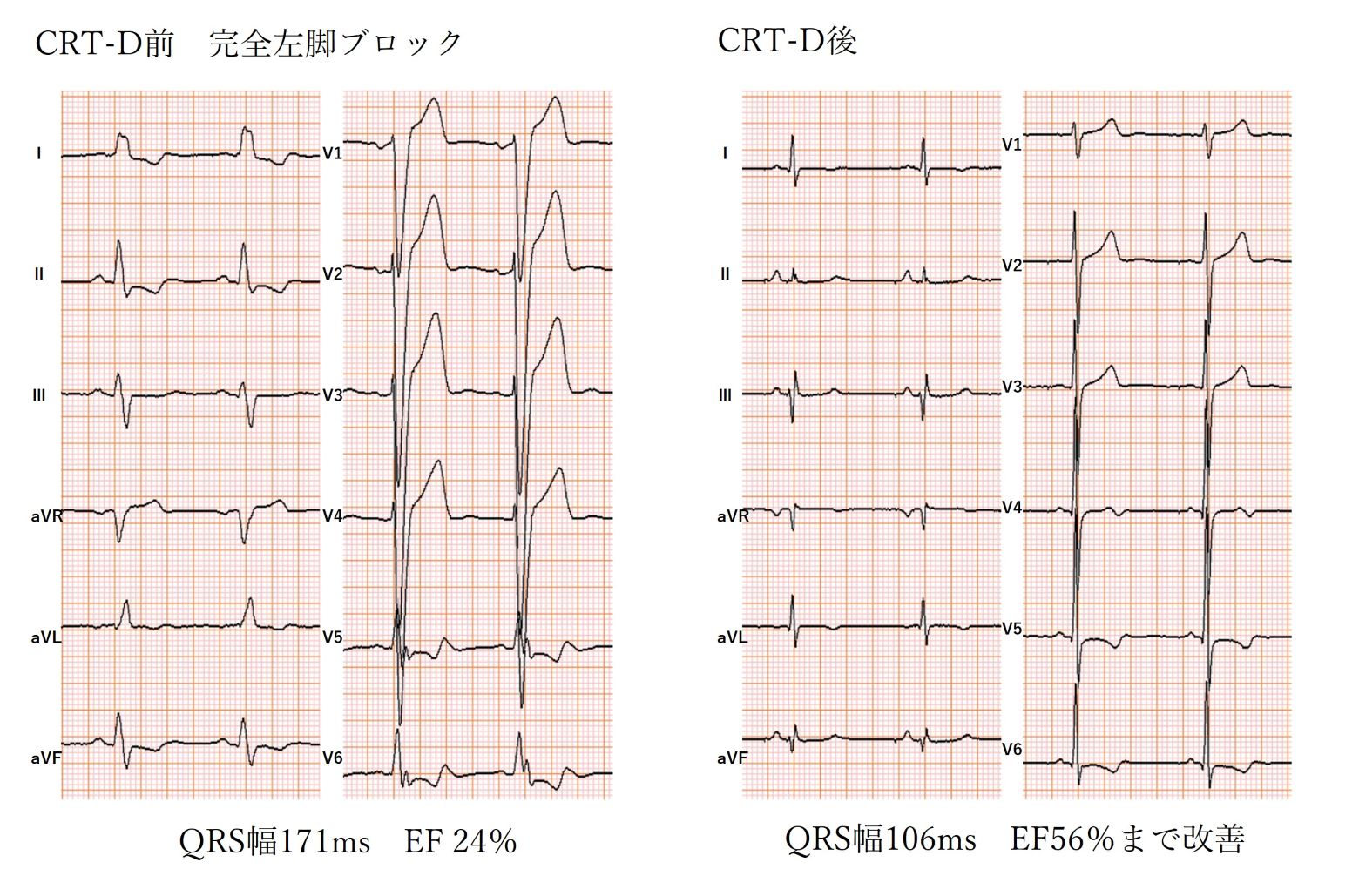
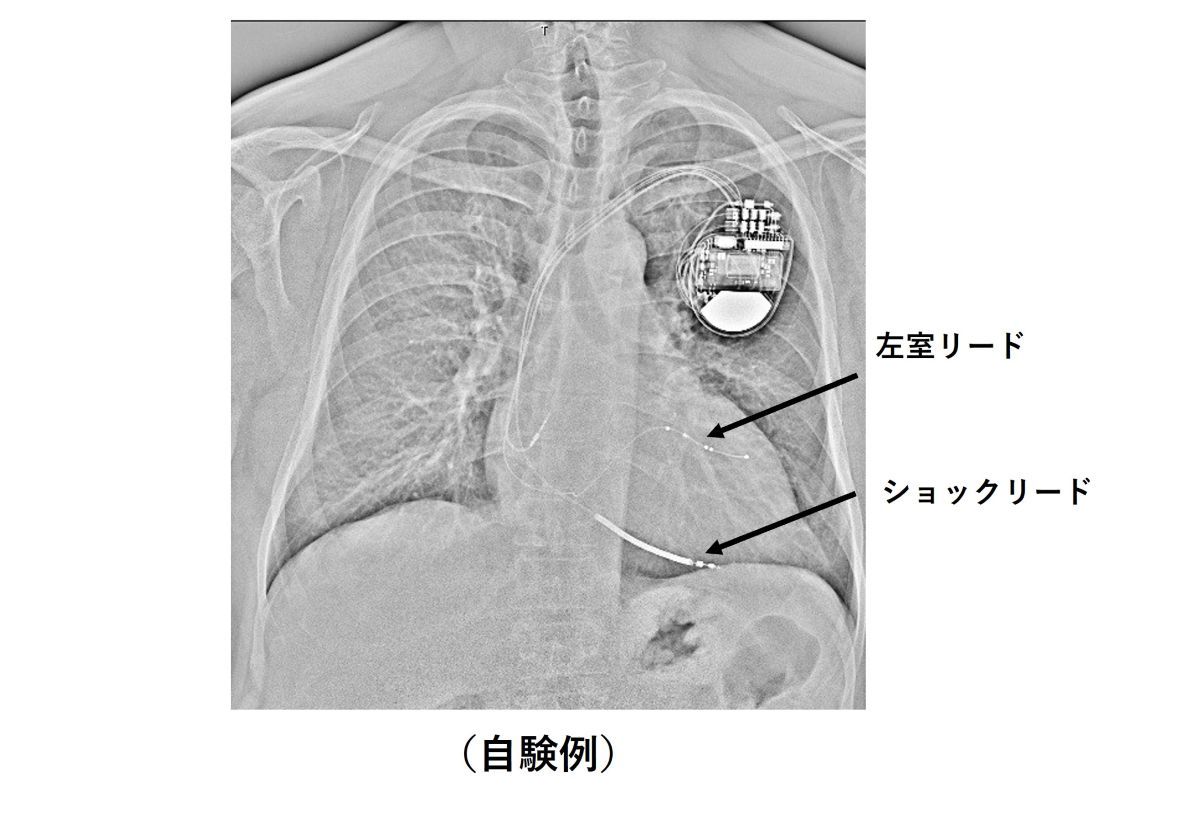
3.心室再同期療法(CRT)
心筋症、心筋梗塞後、完全左脚ブロックなどによる心室伝導障害により、心室が同調して収縮できない場合に行うデバイス治療です。右室ペーシングに左室ペーシングリードを追加することで、心室興奮が同調し僧帽弁逆流の改善や心機能の改善が期待できます。ICDの適応がある場合にはCRTと組み合わせたCRT-D(両心室ペーシング付き植込み型除細動器)を植え込みます。
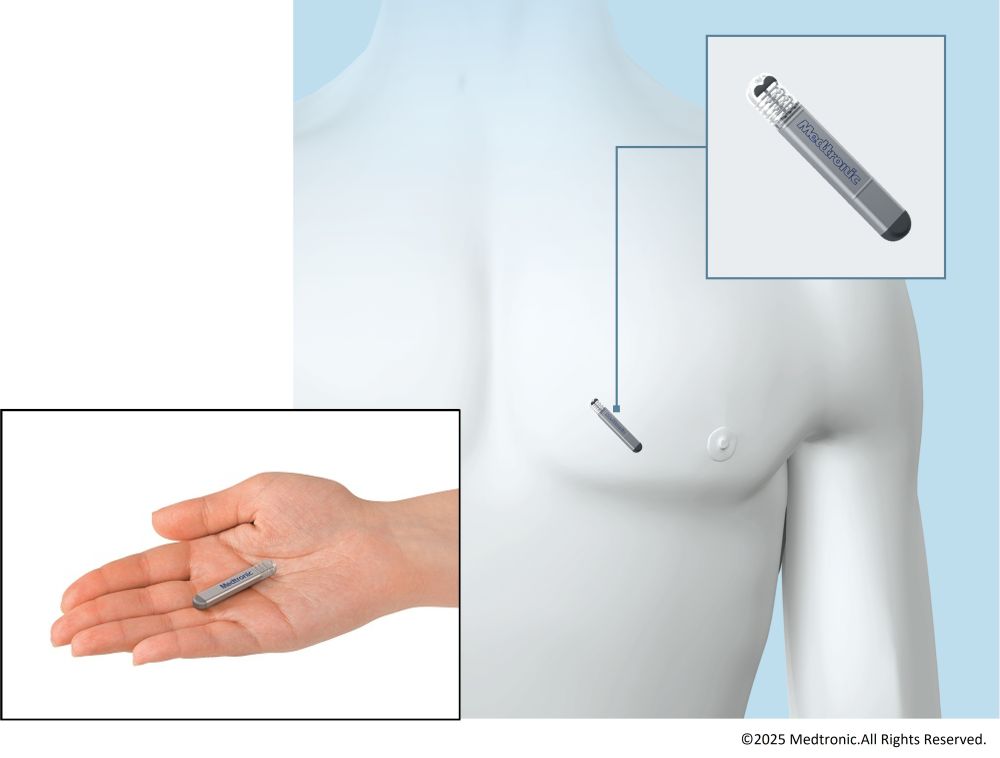
4.植込み型ループレコーダー(ILR)
局所麻酔で前胸部に1㎝切開し皮下に留置します。所要時間は10分ほどです。
設定された心拍より低く(もしくは高く)なった場合もしくはリズムに乱れが生じた場合に自動的に心電図が記録されます。